Prof. dr hab. n. med. Maryna Krawczuk – Rybak
Klinika Onkologii i Hematologii Dziecięcej, Uniwersytecki Dziecięcy Szpital Kliniczny, Białystok
Jesteśmy pełnoletni – koniec „przygody” z pediatrą–onkologiem. Co dalej?
Rozpoznanie i leczenie choroby nowotworowej u dziecka to ogrom nowych informacji, jakie przekazywane są systematycznie przez lekarzy rodzicom i starszym pacjentom. ”Przygodę” z onkologiem–pediatrą możemy podzielić na kilka etapów. Pierwszy z nich to ustalenie rozpoznania; zapoznanie rodziców i pacjentów z nowymi, niekiedy mało zrozumiałymi określeniami medycznymi, omówienie przyczyny choroby, objawów, sposobów i przebiegu leczenia oraz następstwa leczenia. Kończąc po miesiącach, a czasem latach, leczenie przeciwnowotworowe pacjenci nie rozstają się z ośrodkiem leczącym – rozpoczyna się kolejny etap – okres monitorowania; początkowo jest skupiony przede wszystkim na chorobie nowotworowej i możliwości jej nawrotu (czyli ocenie remisji), a następnie, kiedy prawdopodobieństwo wznowy zmniejsza się, uwaga lekarzy jest skierowana na ocenie tzw. późnych następstw leczenia przeciwnowotworowego. Wreszcie, kiedy pacjent osiąga pełnoletność (lub nieco później) nadchodzi czas rozstania z pediatrą-onkologiem. Zakończenie, zwłaszcza pierwszego z wymienionych okresów, to okazja do świętowania: pokonaliśmy chorobę, koniec z kroplówkami, badaniami, częstymi wizytami w klinice! Ale to równocześnie niepokój – co będzie dalej? Przecież jesteśmy świadomi, że przebieg choroby może być różny. Stąd konieczność dalszych częstych kontroli w poradni onkologicznej, obserwacji i badań – czy nie ma wznowy choroby. I często lęk, czy zakończenie leczenia może przyczynić się do wznowy. I powrót do normalnego życia, dziecka do przedszkola, szkoły, matki – do pracy. Ale czy to życie będzie takie jak dawniej? Zakończenie leczenia jest ogromnym wyzwaniem dla pacjenta, jego rodziców. Będąc po stałą opieką onkologów, pielęgniarek rodzice czują się bezpieczniej. Jednak część pacjentów i rodziców po zakończeniu leczenia stara się wymazać z pamięci chorobę i zerwać kontakty z kliniką, natomiast inna grupa rodziców staje się nadmiernie opiekuńcza uniemożliwiając dziecku (często już młodej, dorosłej osobie) usamodzielnienie się. Konieczne jest wybranie właściwej, rozsądnej drogi na dalsze życie. Często powrót do okresu „przed nowotworem” jest mało realny – życie i jego wartości uległy zasadniczej zmianie.
Mali pacjenci w czasie leczenia są często nieświadomi swojej choroby. Już jako wyleczeni wchodzą w wiek młodzieńczy i dojrzały. Mogą wówczas pytać rodziców i lekarzy, aby w pełni zrozumieć chorobę, którą przeszli i jej wpływ na swoją przyszłość.
Dziś, dzięki znacznemu postępowi w diagnostyce i terapii nowotworów, coraz więcej (ponad 80%!!!) dzieci zostaje wyleczonych z nowotworu lub uzyskuje wieloletnią remisję. Coraz większa grupa osób wyleczonych (nazywamy ich dość niefortunnie ozdrowieńcami) zwycięża walkę z nowotworem, wchodzi w dorosłe życie; często z pewnym bagażem niepokoju, lęku, konieczności ułożenia sobie życia, wyboru zawodu, problemów społecznych, osobistych, zdrowotnych. Obecnie coraz więcej wiemy o przyczynach choroby nowotworowej i możliwościach leczenia, ale też o odległych skutkach terapii.
Rodzaj i stopień nasilenia powikłań zależy od wielu czynników, które zostały przedstawione na rycinie:
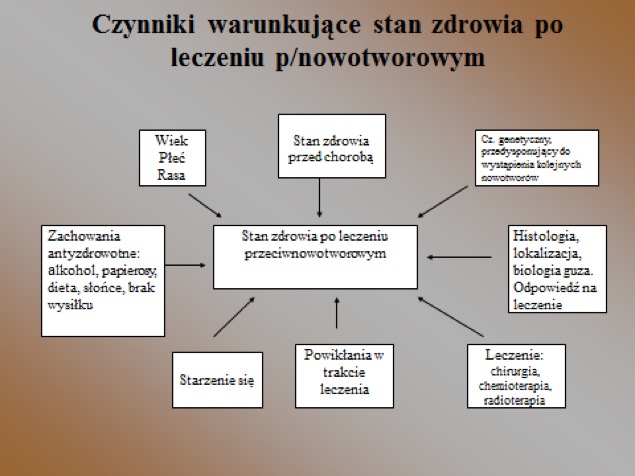
Niezmiernie ważnym jest wiedza: jakie leki otrzymywaliśmy i jaki jest ich wpływ na przyszły stan naszego zdrowia; nie chodzi tylko o zapamiętanie nazw cytostatyków, ale o skutki odległe ich stosowania, nawet za kilka, kilkanaście lat. Czy stosowana była radioterapia, na jaką okolicę i jakie mogą być tego następstwa. Jakie mogą być pierwsze niepokojące objawy, na co należy zwrócić uwagę, co robić, aby im zapobiec. O to wszystko możemy zapytać lekarzy, pielęgniarki – nie wstydźmy się pytać! Należy pamiętać, że wszyscy starzejemy się, a leczenie przeciwnowotworowe może przyśpieszać ten proces i zmniejszać rezerwy naprawcze organizmu. Świadomość możliwości wystąpienia wielu odległych skutków terapii jest niezmiernie ważna, gdyż ta wiedza jest furtką do prowadzenia samoobserwacji, zrozumienia konieczności wykonywania badań kontrolnych oraz postępowań prozdrowotnych. Już w trakcie leczenia rodzice i pacjenci informowani są o możliwych powikłaniach, również tych, które mogą wystąpić później, nawet wiele lat po leczeniu. Należy korzystać z ich wiedzy i pytać o wszystkie nurtujące problemy! Jaki jest wpływ przebytej choroby na czynność narządów, zdrowie, jak ma wyglądać dieta, aktywność fizyczna, wybór zawodu.
Pewne informacje zawarte są w książeczkach, do których Państwo macie dostęp na stronie Fundacji
W wielu krajach istnieją poradnie dla dorosłych osób, leczonych w dzieciństwie z powodu nowotworu. W Polsce zazwyczaj po osiągnięciu pełnoletności pacjenci przechodzą pod opiekę lekarzy rodzinnych oraz – w razie wystąpienia powikłań – dodatkowo kontrolowani są przez innych specjalistów.
Ważnym krokiem jest końcowy etap opieki pediatry-onkologa i przejście/przekazanie pod kontrolę innych specjalistów – już dla osób dorosłych. To przejście nie powinno odbywać się jednoetapowo, na zasadzie „transferu”, ale mieć charakter ciągły, wielomiesięczny, w czasie którego pogłębiana jest wiedza na temat choroby, uświadomienie konieczności okresowych kontroli dotyczących istniejących lub możliwych odległych następstw terapii, a także ustalenie strategii dalszego postępowania – jakie badania, jak często będą potrzebne, opieka jakich specjalistów jest niezbędna. Przecież mamy do czynienia już z dorosłą osobą, która powinna stać się odpowiedzialna za swoje dalsze życie! Należy poprosić lekarza o opis dotychczasowego przebiegu leczenia, problemów istniejących i możliwych następstw oraz zaleceń co do dalszego postępowania i monitorowania stanu zdrowia.
Młodzi dorośli potrzebują wyjaśnienia np. rozszerzonych wskazań do badań profilaktycznych, jak samokontroli u kobiet po radioterapii klatki piersiowej, zwłaszcza z obciążonym wywiadem rodzinnym występowaniem raka piersi. Może w przyszłości zapobiec późnemu rozpoznaniu kolejnego nowotworu. Należy omówić możliwość wystąpienia powikłań naczyniowych związanych z radioterapią okolicy głowy i szyi, otyłością, następstw przedwczesnego wygaśnięcia czynności gonad. Świadomość ich wystąpienia może zapobiec kolejnym powikłaniom jak: udar, nadciśnienie tętnicze, cukrzyca, osteoporoza. Problemy, jak nadużywanie alkoholu, palenie papierosów, niska aktywność fizyczna czy nadmierne opalanie należy szeroko i dokładnie przedyskutować oraz wspólnie wyznaczyć strategie postępowania w celu ograniczenia ryzyka następstw.
Będąc świadomym choroby i jej następstw, młody człowiek, wkraczając w pełnoletność, stanie się odpowiedzialnym za swoje życie, swój dalszy rozwój, wyznaczy sobie drogę ku przyszłości. Nie jest ofiarą nowotworu, ale bohaterem, który pokonał Hydrę.
Książeczka-1
Książeczka-2
Książeczka-3
Książeczka-4
Książeczka-5
Książeczka-6
Książeczka-7
Broszury zostały opracowane w ramach Narodowego Programu Zwalczania Chorób Nowotworowych.



